胚盤胞培養:Can We Perform better than nature?~(2)胚盤胞培養編
胚盤胞培養その1:胚盤胞移植で上昇するのは「着床率」
ここまで、胚盤胞培養の培養液の話をしてまいりましたが、それをバックグラウンドとして、「胚盤胞移植が求めているものは何か?」を考えてみましょう。
答えを先に書いてしまうと、
- 胚盤胞移植というのは、全員が全員、誰彼その恩恵を受けられるわけではない
と思います。
その恩恵を受けられる人が数多くいるのは確かですが、逆に損をしている人も絶対にいると思います。
自分は胚盤胞移植をすることによって得をするのか?それとも損をしてしまうのか?
よくよくそのカラクリを理解して、少しでも得をしてください。
僕も「この人は胚盤胞培養をすると得するのだろうか?それとも損するのだろうか?」と判定に困る状況の方は多いです。
現在、あくまでも仮にですが、以下の条件があったとします。
- 10個の正常受精卵があったとします。
- 体外受精の培養液環境でも、女性の生殖管内でも、どちらも同等に胚は発育すると仮定します。
- で、そのうち、図のごとく、2番、6番、10番が着床する受精卵で、その他の胚は、受精確認~着床のどこかしらで成長を止め、着床することはできません。
で、図のような状況だったとします。
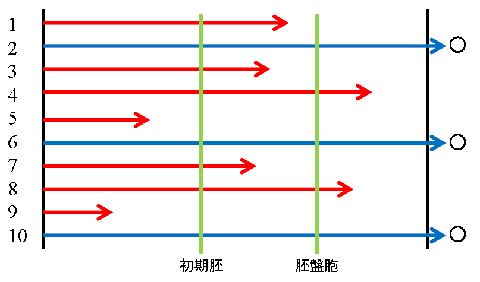
この図の条件では、
初期胚移植の時点では、5番、9番の2個が発育をstopしていて、8個が移植可能胚です。
で、結果、2番、6番、10番の3個が着床する受精卵ですから、1個胚移植をすると、「胚移植当たりの着床率」は、3/8=37.5%ですね。
一方で、胚盤胞移植の時点では、さらに1番、3番、7番の3個が発育をstopしていることがわかりますので、5個が移植可能胚です。
で、結果は同じ2番、6番、10番の3個が着床する受精卵ですから、1個胚移植をすると、「胚移植当たりの着床率」は、3/5=60.0%ですね。
ということで、胚盤胞移植を選択することにより、初期胚~胚盤胞までの間で発育をstopしてしまう胚を移植しない、ということが可能になり、着床率が上昇しましたね。
ということで、移植時期を「初期胚→胚盤胞」にずらすことによって、効率よく着床可能な胚を選択できるようになるわけです。
はい。確かにこれならば誰も損はしません。
全員恩恵を受けられるはずです。
全員が全員、確実に無駄な胚移植を行わなくて良くなるようになり、効率よく着床率が上昇するわけです。
・・・そうなんですね。
現実には、この図の「仮定」が成り立たないんですね。
どの仮定が成り立たないと思います?
胚盤胞移植その2:初期胚 v.s. 胚盤胞の『累積妊娠率』
一本論文を読んでみましょう。
(少し古い論文なのですが、後で記載しますが、この論文を選んだのには理由があります。)
えっと、こちら。
この論文は、論文全文を誰でも見ることが出来ます。
リンク先の右上の「FREE FINAL TEXT」というアイコンをクリックすると、論文全文が表示されます。
論旨はこちら。
- 対象患者は、39歳以下、過去に体外受精を行ったのは3回以下、day1で4個以上の正常受精卵がある患者。
- 条件を満たす患者をランダムにday2でETする群とday5でETする群に割り振った。
- day2 ET群では
- 89組
- 1人がET可能胚が得られずETキャンセルになって、3人が1個ET、79人が2個ET、11人が3個ET
- day5 ET群では
- 99組
- 10人がET可能胚が得られずETキャンセルになって、10人が1個ET、79人が2個ET
- 出産率は、胚移植当たりで、day2 ET群で44.1%、day5 ET群で37.1%で有意差なし。
- 新鮮胚移植後、凍結可能胚が存在したのは、day2 ET群で68人(73.1%)で平均4.3個、day5 ET群で48人(53.9%)で平均3.3個
- これら凍結胚の融解胚移植を加えた場合の累積出産率(新鮮周期+凍結融解胚移植周期全ての結果を足した場合のカップル当たりの出産率)は、day2 ET群はエントリー94組中47組(50%)、day5 ET群はエントリー99組中36組(36.4%)で有意差を持ってday2 ET群の方が高かった。
ということです。
ET胚数etc etc色々条件があるのですが、まあそれはおいておきましょう。
重要なことは何か?というと、ここで出てきた「累積妊娠率」という評価法です。
最初に書いたモデルケースでは、生き残る胚は決まっている筈ですから、新鮮と凍結合わせて、とにかく10個全ての胚を全部ETしたとしたら、初期胚ETでも、胚盤胞ETでも3個の胚が着床するはずですよね。
つまり、妊娠する胚の数は同じになるはずでした。
所が、この論文のデーターでは、day2 ET(新鮮でも凍結でも全てをday2でETした群)は50%で赤ちゃんを抱くことが出来て、day5 ET(新鮮でも凍結でも全てをday5でETした群)は36.4%しか赤ちゃんを抱くことが出来ずに、有意差を持ってday5 ET群の方が低いわけです。
何で?おかしいじゃないですか?
そうなんですね。昨日書いた条件が、実際には成り立っていないわけです。
どれがですか?
そうです。
- 「体外受精の培養液環境でも、女性の生殖管内でも、どちらも同等に胚は発育すると仮定します。」
これが実際には成り立っていないのです。
この論文の最後の最後の段落、「In conclusion~」の所の最後から2文目にこう書いてあります。
リンク先飛んで確認してください。
- Although it has been argued that embryos that arrest to develop in vitro
could contain chromosomal anomalies or other metabolic defects, some of these arrested embryos could have survived in in‐vivo conditions
if transferred earlier.
訳します。
- 体外培養環境下で発育が止まってしまう胚は、染色体異常胚や代謝異常胚が含まれていると言われているが、このうちの一部は、早期に胚移植されれば、生体環境内ならば生き残ることが出来る。
- (おう。「仮定法過去」だ(笑)。懐かしい・・・。」)
そういうことなんです。
皆さんのお腹の中なら生き残って赤ちゃんになることができる条件を整えた胚が、長期に培養されたが故に胚盤胞にすらなることができずに成長を止めてしまっている可能性がある!
ということです。
胚盤胞培養の技術は、進歩しているのは間違いない所ですが、残念ながら、皆さんのお腹の中には勝ててはいないと思います。
なので、「赤ちゃんになりうる運命の胚の全てが胚盤胞培養液内で胚盤胞まで成長できるか?」と言われると、答えは多分「NO」。
つまり僕個人も、母の体内でこそ育つことができましたが、培養液内では胚盤胞にすらなれなかったかもしれません。
逆にいうと、
- 「胚盤胞培養環境で胚盤胞まで到達することができた胚」というのは、「非常に健康的な胚」
ということができるかもしれません。
これが胚盤胞培養の利点です。
「獅子の子落とし」というのがありますね。
あのイメージです。
胚盤胞移植その3:胚盤胞移植の利点/欠点
「初期胚ET v.s. 胚盤胞ET」に関しては、コクランにも記載があります。
リンクはこちら。
で、コクランの結論はこちら。
- This review provides evidence that there is a small significant difference in live birth rates in favour of blastocyst transfer (Day 5 to 6) compared to cleavage stage transfer (Day 2 to 3). However, cumulative clinical pregnancy rates from cleavage stage (derived from fresh and thaw cycles) resulted in higher clinical pregnancy rates than from blastocyst cycles.
- (一回の)胚移植当たりで計算すると、初期胚移植より胚盤胞移植の方が出産率がわずかな有意差を持って上昇する。しかしながら、(新鮮周期ET+凍結周期ETの総和で得られた)累積妊娠率は、胚盤胞期に比べ初期胚期で臨床的妊娠率が高い。
正にその胚移植周期一回勝負なら、1回のET当たりでの出産率は胚盤胞移植の方がいいわけです、が、余胚を凍結して、その凍結胚をまた次の周期にETして、ということをしたら、(ET1回当たりの妊娠率は低いけど=複数回のETが必要になるかも知れないけど)結果的に、妊娠している割合は、分割期で勝負をしたほうが妊娠率が高い、というわけです。
ご理解いただけますでしょうか?
で、このコクランで「累積妊娠率」(単回のETでの妊娠率ではなく、新鮮+凍結を合わせた結果の妊娠率)での「初期胚 v.s. 胚盤胞」が計算されています。
4つのRCT(とりあえず「研究データー」と読み替えておいてください)で、266人のカップルでの初期胚 v.s. 胚盤胞の累積妊娠率の結果は、オッズ比 1.58(95%CI 1.11~2.25)で、初期胚移植の方が有意に高いと計算されています。
(ちなみに昨日ご紹介した「ちょっと古い論文」は、この4つのRCTの中の1つです。)
この結果を受けて、コクランの文中にはこんな風に記載されています。
- Overall this review found a significant decrease in the number of embryos frozen in the Day 5 to 6 group and an increase in cumulative pregnancy tares (fresh and frozen cycle transfers) in women with Day 2 to 3 transfers.
- (この検討の結果、Day5~6まで培養すると、凍結出来る胚の数が有意に減ってしまい、結果的に、Day2~3で勝負した女性の方が(新鮮周期+凍結周期を加えた)累積妊娠率では高くなる。)
- That is, the added benefit of a higher cryopreservation rate in the Day 2 to 3 group cancelled out the higher implantation rates of the fresh Day 5 to 6 transfers.
- (これは即ち、Day2~3では凍結胚が残る確率が高くなり、それが結局、Day5~6ETでの着床率の高さを相殺する、ということを意味する。)
- When considering an alteration in treatment procedure from Day 2 to 3 to Day 5 to 6, the benefits of possible higher implantation rates are weighed up against the disadvantages of ot only higher failure to transfer but also lower cryopreservation rates.
- (初期胚ETを止め、胚盤胞ETを選択する、ということは、利点は(1回ET当たりの)着床率の上昇、欠点は、新鮮周期でのET可能胚が無くなってしまうこと+凍結胚が減ることである)
まとめると、
- 胚盤胞移植は、『正にその1回の胚移植』での着床率は上昇する。
- 初期胚移植は、1回当たりの着床率では劣る。でも、ダメだったら次に凍結を戻す・・・・・、ということをコツコツやり続けると、結果的には(累積妊娠率では)初期胚移植を地道に繰り返した方が妊娠率が高い。
というわけです。
胚盤胞移植その4:小括
ということで、ここまでを小括します。
- ヒトの胚を培養液中で培養するという技術は、未だ発展途上であり、生体内の環境にはおそらく追い付いていない。
- すなわち、培養液内で胚盤胞になれずに発育停止してしまった胚でも、生体内環境に戻したなら、発育できる可能性がある。
というわけです。
イメージにすると、こんな感じです。
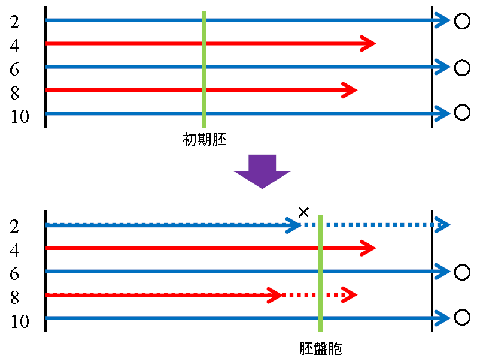
最初に使ったモデルケースのうち、初期胚移植をすれば、母体内で胚盤胞まで到達できるのは2番4番6番8番10番の5個、そのうち妊娠成立するのは2番6番10番の3個です。
これを胚盤胞培養した場合、母体内よりも環境が過酷なので、2番と8番が胚盤胞になる前に発育停止してしまいました。
結果、体外培養環境下で胚盤胞になれたのは4番6番10番の3個、そのうち妊娠成立するのは6番10番の2個です。
- 母体内より厳しい培養環境下に置き、その中ですら発育可能であった"生命力の強い胚"を選ぶ。
- この(ある意味)"淘汰"を「かいくぐることができた胚」は、「かいくぐれなかった胚」に比べ、着床可能な能力を有している確率が高い。故に着床率が高い。
- 但し、この"淘汰"を「かいくぐれなかった胚」は母体内でも着床できない胚であった割合が高いが、全てではない。少数派だろうが、母体内なら着床可能であった胚も含まれているであろう。
- この「少数派だろうが、母体内なら着床可能であった胚」を拾い上げる必要が『あるのか/ないのか』が『初期胚移植がいいのか/胚盤胞移植がいいのか』の分かれ目。
ということで、「胚盤胞培養」の利点が大分見えてきたと思います。
- 培養環境下ですら胚盤胞まで到達できた胚は着床率が高い
- =「胚移植当たり」の着床率を上昇させることが出来る。
- =着床率が高いので、「単一胚移植」でも相応の妊娠率が期待できる。
- =多胎妊娠の減少につながる
- ただし、母体内環境であれば発育可能である胚であっても、その一部は培養環境下では発育停止になってしまう可能性がある。
- よって、胚盤胞培養がゆえに発育を停止してしまう胚の分を差し引いても、なお、培養環境下のday5で赤ちゃんに成り得る胚が残る可能性が極めて高いと考えられる人は、胚盤胞培養を行えば、高率に着床する胚を選択することができ、かつ、「単一胚移植」でも相応の妊娠率が望めるため、多胎のリスクを軽減できる。
これが、胚盤胞培養で恩恵を受けられる人の条件です。
「獅子の子落とし」をしても、なお、這い上がってくる「子」がいる確率が高いと確信できるなら、その恩恵は大きい。
というわけです。
この後、海外の論文をさらにご紹介してまいりますが、この条件を整えている方のことを、よく、「good prognosis population」という単語を使って表現してあります。
僕の説明は下手くそなので、誤解を招いてはいけません。
また、僕の勝手な思い込みで間違った情報を流してしまってはいけません。
僕が個人的に勝手に尊敬申し上げている見尾先生のクリニックのHPに胚盤胞培養の利点欠点がすごくわかりやすくまとめられておりますので、勝手ながらリンクを張らせていただこうかと思います。
リンク先の下の方に胚盤胞移植の長所/短所がまとめられております。
凄く勉強になる内容です。
是非ご覧になってみてください。
(もしご迷惑でしたらリンク外しますのでご連絡下さい)
胚盤胞培養その5:胚盤胞移植で利益が出る人とは?
そんなわけで、胚盤胞移植の利点を有効活用するためには、
- 「胚盤胞培養がゆえに発育を停止してしまう胚の分を差し引いても、なお、培養環境下のday5で赤ちゃんに成り得る胚が残る可能性が極めて高い」
ということが必要なわけですが、では具体的にどうであればいいのでしょうか?
もちろん今までのデーターの蓄積により、色々言われているのですが、今日現在「ガイドライン的な指標」というのは存在していないと思います。
よって、施設施設で独自の条件を設定していることが多いと思います。
中でも、day3胚の割球数[1]とかフラグメントの状態[2]とかを指標にしていることが比較的多いのかもしれません。
僕が修行時代に教わった条件は、「day3でVeeck分類6-10cellG1or2が3個以上」というものでした(あくまでもローカルルールです)。
他にも、同様の条件で5個以上という話を聞いたことがあります。
但し、「初期胚の形態評価」というのも、これまたかなり眉唾で、絶対的な指標とはなりえていないようです。
他には、
- 新鮮ETは分割期で行い、余剰胚を胚盤胞培養し、胚盤胞になったものを凍結する。
- 胚盤胞培養自体をそもそも行わない。新鮮ETも凍結も全て初期胚で行う。
などなど。いろんな意見があるようです。
海外のデーターを見ると、
- hCG注射時に12mm以上の卵胞が10個以上[3]
なんてのもあります。
ガイドライン的な指標が無い分、いろんな考え方があり、いろんな基準が存在しているのが現状だと思います。
但し比較的卵巣予備能が良く、ある程度の数の卵子が得られることが要件となるのはそんなに理解に難しくはないと思います。
[1]Hum Reprod 18: 1307-; 2003
[2]Hum Reprod 13: 676-; 1998
[3]Hum Reprod 13: 3434-; 1998
で、最初の問題を振り返って見てみましょう。
- 39歳の方が人生で初めての体外受精を受けている最中です。
卵巣予備能が低下していて、どんな排卵誘発をしても、2~3個の卵胞が発育する程度のようです。
今回採卵をして、2個の卵子が採れ、そのうち1個が正常受精しました。
この方にいつ胚移植をしますか?
どうでしょうか?
day2 ET v.s. day3 ET
そんなわけで、現在考えている「正常受精卵1個」といった状況ですが、
- 「体外培養を延長するほど害があるんだったら、同じ分割期胚移植でも早いほうがいいんでないの?」
という発想に結び付くのは当然と言えば当然です。
で、よく見かけるのが
- 「day3 ETよりday2 ETの方がいいのでは?」
という検討ですね。
論文的には「有意差あり」とする論文と「有意差なし」とする論文、両方が入り乱れている状況です。
例えば、
では、こんな論調です。
- 排卵誘発で、13mm以上の卵胞が5個以下の人を対象に、「day2 ET v.s. day 3ET」を行った。
- 着床率はday2で23.9%、day3で17.2%で有意差あり。
- 「採卵した人」辺りの妊娠率はday2で37.2%、day3で21.4%で有意差あり。
といった感じで、「day2ETをすべき」との結論に達していて、かなり強い口調でday2ETを推奨しています。
- Therefore prolonged in vitro culture conditions may not be justifiable in all cases, paticularly in cycles in which few oocytes and/or embryos are available.
- (特に採卵数が少なかったり、存在している胚の数が少ない場合には、体外培養期間を延長することは正当化できないのかもしれない。)
- Our result have shown that when embryos obtained from poor responders were exposed to prolonged in vitro conditions, the outcome of the treatment was negatively influenced.
- (「poor responder(卵巣予備能の低下している人のことです)」では、体外培養期間が延長されることは、妊娠率の低下を招く。)
- In short, for every 100 day 3 transfers, at least 7 would be prevented from embryo transfer cancellation if day 2 embryo transfer was performed.
- (簡単にいえば、day2ETをday3ETにするだけで、100人中7人がET可能胚が無くなる計算になる。)
などなど。
で、たまたま、全く同じ巻のfertility and sterilityにも、「有意差あり」とする論文が載っています。
但しこちらは、対象患者さんの卵巣予備能は制限していないようです。
平均採卵数も8-9個とのことなので、先ほどの報告よりは「獅子の子落とし」をしやすい状態です。
で、それでも、40歳未満では、day2ETの方がday3ETより有意差を持って継続妊娠率が高い、としています。
この論文でも、day2→day3へ培養期間を延ばすことによる胚毒性を指摘しています。
- Many studies have suggiested that culturing an additional day may be detrimental.
- (多くの研究が、培養期間の延長は、(胚に対し)害を及ぼす可能性を示唆している。)
といった感じ。
で、この論文も、「poor-prognosis patients」ではday2 ETをしたほうがいいのでは?としています。
- Our data suggest that ET on day 2 rather than on day 3 is probably more successful for poor-prognosis patients with few embryos available for transfer.
- (我々の検討からは、移植可能胚がほとんどないような「poor-prognosis patient」では、day3よりday2にETしたほうが良さそうだ。)
で、この2つの報告を受けて、「俺もやってみた」論文が2011年に載りました。
です。
- 少なくとも1個正常受精卵がある「poor responder」(平均採卵数4個程度)
- day2ET v.s. day3ET
- 臨床的妊娠率はday2群で15.4%、day3群で16.4%で有意差なし。
ということで、この先生たちの結論は、
- Unlike the earlier trials, we did not find a benefit for day 2 transfer in poor responder patients.
- (他の先行研究とは異なり、我々は、「poor responderでのday2ET」の有用性を認めなかった。)
となっております。
ということで、卵巣予備能低下している方に対する、「day2 v.s. day3」は、
- Extending the culture of embryos from day 2 to day 3 may not have significant an effect as extending it to day 5.
- (「day2 v.s. day3」は「初期胚 v.s. 胚盤胞」ほどの違いは出ないようだ)
- (fertil steril 86(1); 44-: 2006)
といった状況だそうです。
ということで、一番最初の問題に対する考察をしてまいりました。
- 39歳の方が人生で初めての体外受精を受けている最中です。
卵巣予備能が低下していて、どんな排卵誘発をしても、2~3個の卵胞が発育する程度のようです。
今回採卵をして、2個の卵子が採れ、そのうち1個が正常受精しました。
この方にいつ胚移植をしますか?
以上より、僕の個人的な考えは、この場合なら、day2かな?でも、「意地でも」のこだわりではなく、状況によってはday3でもいいのかな?といった感じなのかな?と今日現在思っています。
但し、いろんな考え方のある内容だと思います。
あくまでも僕個人の考えである点を、しつこいですが付け加えさせていただきます。
ではでは。




