POI(2):早発閉経の排卵誘発
早発閉経には、「卵胞が無い」場合と「卵胞はある、でも育てない」場合がある。
ある論文に、こんな表現がしてあります。(Obstet gynecol Clin N Am 39: 567-586; 2012.)
- POI can be caused by follicular dysfunction or follicular depletion.
- (早発閉経の原因は「卵胞機能低下」か「卵胞枯渇」である。)
- Although in follicllar depletion there are no follicles left in the ovary, in follicular dysfunction even though there are follicles in the ovary they are unable to function normally.
- (「卵胞枯渇」では卵巣内に卵胞は存在しないが、「卵胞機能低下」では、卵巣内に卵胞が残っているのに、卵胞が正常に発育できない状態にある。)
そうなんですね。
一口に「早発閉経」と言っても、みんながみんな卵巣内に卵胞(卵子)が一個もなくなっているわけでは無いんですね。
卵巣内に卵胞が(少ないながらも)残っている、でも、育つことが出来ない、という方もいる、というわけです。
ちょうど、男性の「非閉塞性無精子症」に似ています。
一言で「非閉塞性無精子症」と言っても、精巣内には精子がいる方といない方がいるわけです。
これに似ていますね。
では、「早発閉経」の方がいて、その方がfollicular dysfunction(卵胞はある、でも育てない)なのかfollicular depletion(卵胞がない)なのかを区別する方法があるのでしょうか?
「卵巣生検をして顕微鏡で見てみる」というのが正解なような気がしますが、これも「サンプリングエラー」(つまり、生検した部分に仮に卵胞が無くても、残った卵巣全てに卵胞が一個もないという証明にはならない)が起こりうることが知られており、無効と考えられております。
(どうでもいい話ですが、昔、僕が「産婦人科専門医」を取得した時の口頭試問がまさにこれでした。当時の僕は思いっきり「卵巣生検ではないでしょうか?」と答えると、試験官の先生から「元気があってよろしい」と言われました。今考えると穴があったら入りたいわけですが、専門医は医者になって6年目に取るのです。6年目のペーペーにこの質問は厳しいよ、とも思うわけです。言い訳?~あ、ちなみにもちろん一発合格でしたよ。)
ではなぜ「卵胞があっても育たない」ということが起こりうるのか?
「卵胞発育」に関連する遺伝子に異常があり、卵巣内の卵胞数は十二分にあるのに卵胞が発育できない、というケースも報告されているようですが稀です。
一般的には、前出の如き理由(POI(1)参照)による「卵胞数の低下」、つまり「卵巣予備能の低下」です。
以下は、現在考えられている有力な『説』です(確定ではないと思います)。
卵胞数が極端に減ると、フードバック機構が働き高ゴナドトロピン血症になるところまでは解説しましたね。
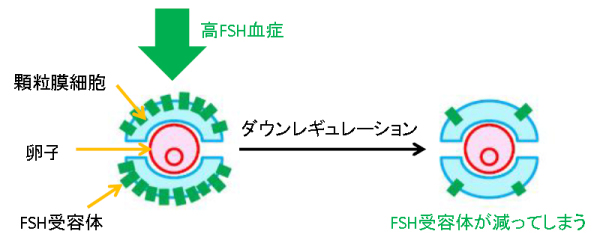
下手な絵ですいません。
赤い丸が卵子、水色が顆粒膜細胞、緑の四角がFSHの受容体だと思ってください。
ず~~~っと高い濃度のFSHの刺激を受け続けると、顆粒膜細胞にあるFSH受容体の数が減ってしまうのですね。
ガミガミ「育て!育て!」言われ続けていると、段々聞く耳持たなくなってしまうわけです。
このような現象を「ダウンレギュレーション」と言います。
すると、結局、極端にFSH受容体数が減ってしまうため、どんなに高濃度のFSHで刺激されても、もう顆粒膜細胞は言うことを聞いてくれなくなります。
このようなメカニズムで、「卵胞はあるのに育たない」という状態になっているのだろうと考えられているわけです。 |
 |
早発閉経の排卵誘発は「suppressor with or without induction」
そんなわけで、早発閉経の方の卵巣内に少量の卵子(厳密には卵胞)が残っていたとしても、ずっと高FSH状態に晒されていてFSH受容体が減ってしまっているわけです。
ゆえに、FSHの「育て!」という命令を聞けない(聞かない?)状態になっちゃっているわけですね。
だから、卵胞があって、FSHの刺激があっても、FSH受容体がないので育たない(育てない)わけです。
冬眠状態ですね。
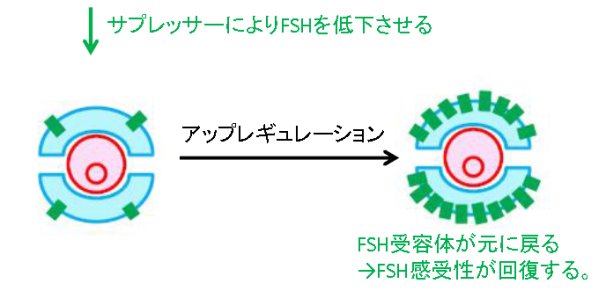
では、この卵胞に育ってもらうためにはどうすればいいかというと、減ってしまったFSH受容体数を元に戻せればいいわけです。
FSH受容体は何で減ってしまうんでしたっけ?
そう、「高FSH」が原因でした。
なので、何らかの形でFSHを下げられれば、卵胞が再度FSH受容体数を増やしてきて(アップレギュレーションと言います)、今度はFSH刺激を聞くことが出来るようになるのではないか?と考えるわけです。
この「何らかの形でFSHを下げる」ことを、英語の論文ではよく「Suppression」という単語が使われ、その薬剤のことを「Suppressor(サプレッサー)」と表現されています。 |
 |
【サプレッサーには何が用いられるか?】
そんなわけで「何らかの形」でFSHを下げるのが最初の目標です。
「下げ方」は「生殖内分泌屋」の本領発揮のところで、いろんな方法が試みられておりますが、今の所特にどれがいい、というエビデンスは無いと思います。
基本的にはネガティブ・フィードバックを使用する方法と直接下垂体抑制をかける方法に二分されると思います。
- ネガティブ・フィードバックを使用する方法
- 基本的には「カウフマン療法」ですが、使用するエストロゲン製剤の種類と量、期間をどの先生も工夫しているようです。
- 中には、「低用量ピルを2週間程度」で卵胞が育って来た、という報告もあります(Fertil Steril 90(5), 2008)。
- 管理人はある講演で、「カウフマン療法+男性ホルモンで行っている」という先生の話を聞いたことがあります。
-
- 直接下垂体抑制をかける方法
- GnRHアナログの点鼻ないし皮下注射が有名です(RBM online 15(2), 2007)が、GnRHアンタゴニストでうまくいったという報告もあります(Clin Exp Obstet Gynecol 35, 2008)。
だんだん慣れてくるとわかるのですが、どちらも一長一短があります(細かい話は難しくなりすぎるので省きますが)。
いろんな先生の話を聞くと、みんな独自のこだわりを持ってらっしゃいます。
僕自身も、僕なりにサプレッサーには多少こだわりがあります(エビデンスはないのですが)。
【その後排卵誘発は?】
FSH抑制後、排卵誘発を行う場合と行わない場合、どちらもあり得ます。
基本、下垂体抑制をかけた場合には誘発が行われるようですが、ネガティブ・フィードバックを利用した場合には必須ではないわけです。
【卵胞が育ってきた場合、何をする?】
これが非常に難しい問題です。
確かに育って来た卵胞は「超貴重卵」で、それを逃すと今後育ってくる、という保障もないわけで、もしかしたら人生最後の排卵かも知れないわけです。
ではこの排卵に対して何をするのがいいのでしょうか?
以前、どっかの「私はこうしている」みたいな『完全オレ流』の論文で、
「超貴重卵なのだから、ARTをすべきである」
という論文を読んだことがあります(多分どっかの商業雑誌レベル)。
これを読んで
「え?本当にそうか????」
と非常に疑問に思ったことがあるので、その時僕が感じたことを記載しておきます(ま、この意見どころか、このHP自体がそもそもも所詮『オレ流』ですがね(笑))。
そんなわけで、以下は僕の個人的な考えです。合っているのかどうかは知りません。
所詮、「便所の落書き」レベルで捉えてください。
「POIの人にやっと卵胞が一個育ってきました」
というシーンなわけですが、このシーン、多くは、そのご夫婦にとっては、ほぼ「夫婦として、妊娠するための初めての排卵」といった具合になっているケースが多いです。
つまり、普通の『不妊』患者さん、つまり、「何回も何回も妊娠を目指した排卵を経験してきて、ちゃんとした行動をとってきているのに、今まで全く妊娠成立していない」人たちとは状況が全然違うわけです。
逆に、「今まで妊娠に向けては何もしていない、全く新婚ホヤホヤのカップルが、今回、人生初めて妊娠に向けた排卵を迎える。」という状況に近いと思うのです。
じゃあ、そうした新婚ホヤホヤ、そもそも不妊かどうかもわからない(おそらく不妊ではない)カップルの、妊娠に向けた第一回目の排卵、しかも一個排卵に対して、『タイミング v.s. AIH v.s. 体外』どれが最も妊娠率が高いんでしょうかね?
多分、エビデンス無いと思います。
で、僕の予想では(完全に予想レベル。競馬の予想と同じレベル)、この状況で最も妊娠率が高いのは、多分、本当に多分なのですが、体外ではないんじゃないかと思うのです。
性交障害さえなければ、多分、タイミングが一番妊娠率高いんじゃないですかね?
どうでしょう?
どうしてそう考えるか?というと、human errorが入りうる余地が出てきてしまうから、だと思うのです。
triggerなり、採卵なり、ICSIなり、培養液なり、培養環境なり、ET手技なりの今のARTの各stepが、『不妊症でない』カップルの『生理的生殖機能(能力)』を本当に凌駕できているのか?ということになるわけです。
多分していない気がします。
不妊治療が『治療』として成立するためには、当然ですが、
- 今のARTの各stepの『精度』 > 目の前のカップルの『生理的生殖機能(能力)』
という不等式が成り立つから、初めて不妊『治療』として成立しうるわけですよね。
で、多分、本当に多分なのですが、「新婚ホヤホヤ、全く今まで妊娠tryをしたことが無いカップルの、初回の妊娠を目指した排卵」では、現在のART手技は、
- 今のARTの各stepの『精度』 < 新婚カップルの『生理的生殖機能(能力)』
である確率が高いのではないか、と僕は思っている(というか信じている)のです。
で、「POIの患者さんに、ようやく一個卵胞が育って来た。」というシーンは、個別にこの不等号がどちらを向くのかを考えるべきだと思うのです。
例えば、「内膜症3回手術でPOI」のケースと「原因不明、多分自己免疫っぽいPOI」のケースで不等号の向きが変わるんじゃないか?と思います。
もっというと、サプレッサーは何を使ったか?排卵誘発は何をしたか?triggerをかけるのかどうか?で何で妊娠を目指すのが最も妊娠率が高いのかがコロコロ変わりうると思います。
なので、
「貴重卵なんだから、無条件でART」
という意見は、きちんとしたエビデンスがあるなら別ですが、今の所飲みこめていません。
(もしそういったエビデンスがあったら是非教えてほしいのです。よろしくお願いします。←結構「永遠の悩み」的になっています。)
事実、POIの論文を読むと、普通にタイミングで妊娠を目指している論文が多いことに気が付きます(Clin Exp Obstet Gynecol 35, 2008、RBM online 15(2), 2007などなど)。
僕の少ない経験で申し訳ないのですが、タイミング/AIH妊娠の方、確かに複数いらっしゃいます。
でも、ARTはARTでもIVMがいいんじゃないか?という意見を聞いたことがあります。
これは一理あるかも、と思いました。
非生理的な高ゴナドトロピン環境下で育つぐらいなら、あるいはpremature LHサージ(POIでは卵胞が小さいのにLHサージがかかりやすいです)を回避する目的で、早期に培養環境に置いた方がいいのでは?という考えだと思います。
天才的な発想だと感心させられました。
今後、どんな結果が出てくるのか?非常に楽しみです。
大体、こんな感じです。
全員が全員育ってくるわけではありません。
「3年ぶりの卵胞発育!」
なんて方もいらっしゃいます。
多くの方には非常に厳しい病態なのは確かです。
でも、確かに一部ですが、卵胞発育し、妊娠成立する方がいらっしゃるのも事実です。
「しょっちゅう」というわけでは無いですが、「稀」というほど珍しくもないです。



