黄体機能不全は診断できるのか?
黄体機能不全とは何か?
ご存じのように、排卵が終わった卵巣には「黄体」と呼ばれる組織が形成され、そこから黄体ホルモン(プロゲステロン)と呼ばれるホルモンが分泌されます。(エストロゲンも同時に分泌されます。)
- 胎盤が形成される前に手術的に黄体を切除すると流産が引き起こされること。
- 凍結融解胚移植の周期では自己の卵巣に黄体が形成されなくても、薬により十分な黄体ホルモンを補充すると、それだけで妊娠成立しうること。
などから、排卵後形成された黄体から分泌されるプロゲステロン(+エストロゲン)が妊娠成立に必須なのは間違いない所です。
こういった観点から、
「黄体から分泌されるプロゲステロン(+エストロゲン)が少ないがゆえに妊娠しにくい病態」
が存在する、と考えられていて、これが黄体機能不全と呼ばれています。
黄体機能不全はどのように診断されるのか?
答えを先に書いてしまうと、黄体機能不全という病態があるのは間違いのない所ですが、現在の所、正確な診断法は確立されていません、し、おそらく近未来に確立することもないと思います。
よく用いられている方法が、黄体期中期(排卵後5~7日目)にエストロゲン(E2)とプロゲステロン(P)を採血し、E2<100 P<10なら黄体機能不全と診断する方法だと思います。
この方法は広く使われていて、この方法で診断され、治療がなされていることも多いと思います。
実際に僕もこの方法を指導され、過去に使っていた事実があります。
しかしながら、内分泌学的に冷静に考えると、この方法では黄体機能不全であると正確に診断することはまず不可能だと思われます。
黄体ホルモンはどのように分泌されているか?
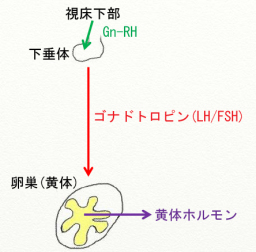
卵巣にできた黄体は、自分で勝手に黄体ホルモンを分泌しているわけではありません。
脳下垂体と呼ばれる、目の奥あたりにある組織から分泌されるゴナドトロピン(LH + FSH)の刺激があって初めて黄体は黄体ホルモンを分泌することができます。
また、下垂体も自分で勝手にゴナドトロピンを分泌しているわけではありません。
視床下部と呼ばれる脳の一部から伸びたGn-RHニューロンと呼ばれる神経細胞が分泌するGn-RHというホルモンの刺激があって初めて下垂体はゴナドトロピンを分泌することができます。
実はこのさらに上流もあるのですが、今回の内容をご理解いただくのには不要なので、ここでは触れないことにします。 |
 |
Gn-RHニューロンはGn-RHをパルス状に分泌する!これがポイント!
そんなわけで、黄体ホルモンは、上流に遡ると、Gn-RHニューロンという神経細胞が出すGn-RHというホルモンの刺激があって初めて分泌されます。
で、Gn-RHニューロンは、Gn-RHをジワジワっと持続的に出すわけでは無いことが知られています。
Gn-RHニューロンのGn-RHの分泌様式はパルス状分泌と呼ばれています。
イメージでいうと間欠泉みたいな感じです。
「ピュッ!」と出てはしばらくお休み、また「ピュッ!」と出てはしばらくお休み、といった感じです。
下流の下垂体もこれにつられます。
ゴナドトロピンを「ピュッ!」と出てはしばらくお休み、また「ピュッ!」と出てはしばらくお休み、といった感じで分泌します。
もうおわかりですね。そう。卵巣(黄体)もこれにつられます。
黄体ホルモンを「ピュッ!」と出てはしばらくお休み、また「ピュッ!」と出てはしばらくお休み、といった感じで分泌します。
この分泌様式は実際に実験で確かめられていて、内分泌学的には常識となっています。
具体的にお見せすると、こちら。
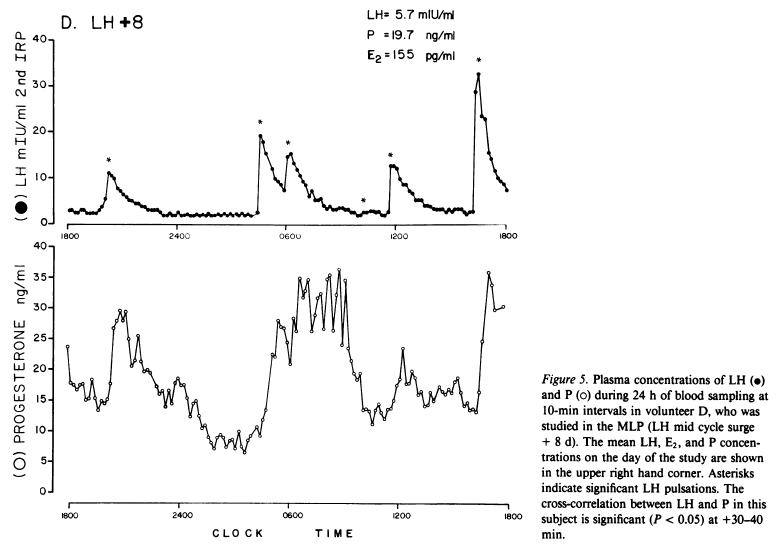
Filicoriら、J Clin Invest (73); 1638-1647, 1984
黄体期8日目のLHとプロゲステロンの血中濃度を10分おきに24時間ひたすら測りつづけたそうです!(えらい迷惑な実験です!ボランティアDさんに感謝!)
上がLH、下がプロゲステロンだそうです。
で、この方の場合、LHのパルス状分泌は24時間で5回起こっていますかね。
で、プロゲステロンの分泌もLHの変動に引きずられてえらく変動しているのがわかると思います。
24時間のうち、プロゲステロンが最も低いのは10を下回っていますね。5位ですか?
一方、最も高いのは35を上回るぐらいですかね。
そうすると、一日でざっと7倍変動しているわけですね。
黄体期中期のワンポイント採血のみでは黄体機能不全は診断できない
ということでご納得いただけたかと思います。
黄体期中期にワンポイントでE2 + Pを採血して、仮に基準値より低かったとしても、本当に黄体機能不全の場合と、黄体機能は正常だけどGn-RHニューロンのGn-RH分泌の間欠期に採血した場合との区別は絶対にできません。
本気で診断するなら、この論文の実験バリのことをやらないとわからないでしょうね。
いや、仮にやったとしても多分診断できないでしょうね。
Gn-RHのパルス状分泌がどの程度まで減弱すると着床障害を起こすのかのデーターを得るところから入っていかないといけないでしょうし、また、仮に全く同じプロゲステロン濃度の変動であったとしても、内膜の感受性も万人同じとはいかないでしょうから。
そんなわけで、黄体期中期に数回黄体ホルモンを採血する、といった検査がいかに無力かということがご理解いただけたかと思います。
アメリカのガイドラインでは黄体期中期の黄体ホルモン採血は推奨されていない
アメリカのガイドラインを読んでみると、このように記載されています。
No diagnostic test for luteal phase insufficiency has been proven reliable
in a clinical setting.
The roles of BBT, luteal progesterone levels, endometrial biopsy, and other
diagnostic studies have not been established, and performance of these
tests cannot be recommended.
Fertil Steril 98(5); 1112-1117, 2012
このように、黄体期中期の黄体ホルモンの採血はもとより、基礎体温も否定されています。
(ちなみに、基礎体温も歴史的意味しかなく、測定不要と記載されています。)
そんなわけで、
黄体機能不全という病態、つまり、黄体ホルモンの分泌が少なくて妊娠しにくくなる、という病態は間違いなく存在するのですが、それを診断できる手段は今のところない
というわけです。



